Veicot dzemdes kakla vēža skrīningu, ir iespējams identificēt sievietes, kurām ir dzemdes kakla šūnu pirmsvēža izmaiņas. Laicīgi atrodot šīs izmaiņas var novērst to turpmāku progresēšanu par dzemdes kakla vēzi. Priekšvēža izmaiņas NAV ļaundabīga saslimšana, bet gan labdabīgas izmaiņas, kas norāda uz palielinātu iespēju dzemdes kakla vēža attīstībai. Šobrīd ir pieejamas divas skrīninga metodes – dzemdes kakla citoloģija un augsta riska cilvēka papilomas vīrusa (AR CPV) noteikšana.
Daudzu valstu pieredze (piemēram, Lielbritānijas, Somijas) ir parādījusi, ka, regulāri veicot dzemdes kakla vēža skrīningu visām sievietēm, ir iespējams savlaicīgi konstatēt priekšvēža izmaiņas šūnās un pielietot atbilstošu terapiju, rezultātā ievērojami samazinot (līdz pat 75%) saslimstību ar DzKV. Priekšvēža izmaiņas var parādīties jebkurai sievietei dažādos dzīves posmos. Lai nodrošinātu visu Latvijas sieviešu regulāru pārbaudi, valsts kopš 2009. gada īsteno DzKV skrīninga programmu. Latvijas skrīninga programmas ietvaros sievietēm pēc noteikta laika perioda tiek izsūtīta uzaicinājuma vēstule ar aicinājumu apmeklēt ginekologu un veikt skrīningu. Kopš 2021. gada sievietēm vecumā no 25-29 gadiem ik 3 gadus tiek izsūtīta uzaicinājuma vēstule veikt šķidruma citoloģisko pārbaudi pie ginekologa. Savukārt sievietēm no 30-70 gadiem vēstule tiek izsūtīta ik 5 gadus un skrīnings ietver sevī augsta riska CPV noteikšanu dzemdes kaklā. Skrīnings ir valsts apmaksāts.
Sīkāku informāciju par šo ginekologa apmeklējumu un pārbaudi var atrast Nacionālā veselības dienesta un Slimību profilakses un kontroles centra mājaslapās.
Ar CPV (latviski) vai HPV (angliski – human papilloma virus) tiek apzīmēts cilvēka papilomas vīruss.
CPV ir vīruss, kas inficē ādas un gļotādu dziļākos slāņus. Ir sastopami vairāk nekā 200 CPV veidi. Vairums no tiem ir tā saucamie zema riska vīrusa tipi, kas rada labdabīgus ādas un gļotādu veidojumus, piemēram, kārpas. Savukārt augsta riska tipi var veicināt izmaiņas dzemdes kakla, maksts, ārējo dzimumorgānu (sievietēm un vīriešiem), taisnās zarnas, kā arī mutes un rīkles gļotādas šūnās, kas var izraisīt priekšvēža un pēc tam vēža attīstību.
Augsta riska cilvēka papilomas vīrusa (AR CPV) persistējošai infekcijai ir pierādīts dzemdes kakla priekšvēža un vēža izmaiņu iemesls. 99,7% dzemdes kakla vēža audos atrod AR CPV tipus, visbiežāk 16, 18, 45, 31 tipus, tāpēc ir secināts, ka, ja dzemdes kakla audos šos vīrusa tipus neatrod, ar vēzi saistītās izmaiņas šūnās nenotiks.
CPV vīruss ir ļoti plaši sastopams, un ar to var viegli inficēties katrs. Vīruss tiek pārnests tuva kontakta ceļā, visbiežak dzimuma sakaru laikā. CPV savas dzīves laikā iegūst 50% – 80% sieviešu. Gan vīrietis, gan sieviete var kļūt par CPV vīrusa nēsātāju, nejūtot nekādas izmaiņas veselības stāvoklī. Ņemot vērā to, ka inficētais cilvēks nemana nekādas saslimšanas pazīmes, viņš inficē savu dzimumpartneri. Tā kā cilvēka imūnā sistēma aktīvi darbojas pret CPV, vairums CPV infekciju (50% – 70%) izzūd pašas no sevis – laika periodā no dažiem mēnešiem līdz pat pāris gadiem, neatstājot negatīvu ietekmi uz cilvēku veselību un neliekot pat nojaust par savu esamību. Tomēr atsevišķos gadījumos vīruss šūnās atrodas ilgstoši un var radīt ļaundabīgas izmaiņas. Pētījumi ir pierādījuši, ka, lai izveidotos pirmās priekšvēža izmaiņas, ir jāpaiet vismaz 3 gadiem, savukārt vēža izmaiņas rodas ne ātrāk kā 10 līdz 15 gadus pēc inficēšanās ar CPV.
Tā ir ierasta analīze, ko ņem ginekoloģiskās apskates laikā. Valsts organizētā skrīninga programmas ietvaros visas sievietes saņem uzaicinājumu, ka ir jādodas veikt šo izmeklējumu. Citoloģisko analīzi kā pamatizmeklējumu izmanto 25-29 gadus vecām sievietēm. Analīze nav sāpīga.
Šobrīd pamatā izmanto šķidruma citoloģijas metodi, jo tai ir augstāka jūtība (70%). Šķidruma citoloģijas gadījumā šūnas no dzemdes kakla un dzemdes kakla kanāla tiek iegūtas ar speciālu slotiņu, un pēc šūnu savākšanas slotiņa tiek iegremdēta trauciņā ar speciālu šķidrumu un nosūtīta uz laboratoriju. Laboratorijā no trauciņa tiek savākts šūnu materiāls, atsijātas asins šūnas, gļotas, iekaisuma šūnas un diagnostiski nozīmīgās dzemdes kakla gļotādas šūnas novietotas uz priekšmeta stikliņa.
Nepieciešamības gadījumos, no šī paša parauga laboratorija var veikt arī augsta riska CPV noteikšanu. Tālākā taktika atkarīga no rezultātiem.
Par to jautājiet savam ārstam – iespējams Jūs uzaicinās uz atkārtotu vizīti vai informēs telefoniski. Rezultāti ir arī pieejami elektroniski E-veselības, Datamed un laboratoriju sistēmās. Pirms dodaties prom no vizītes - svarīgi ir par to pajautāt savam ārstam. Tas ir ļoti būtiski Jums noskaidrot rezultātus!

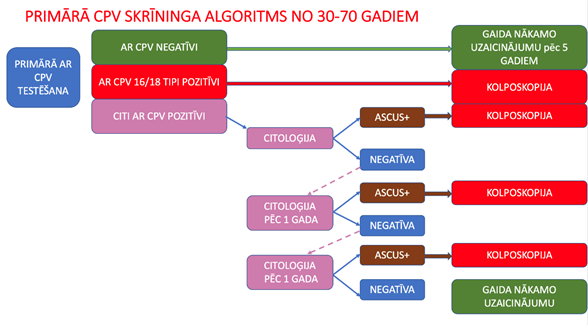
Cilvēka papilomas vīrusu kā pamattestu nosaka sievietēm no 30 gadu vecuma. Analīzes paņemšana ir tāda pati kā citoloģijas paņemšana. Ja vīrusu dzemdes kakliņā neatrod, tad tuvāko 5 gadu laikā risks attīstīties priekšvēža izmaiņām ir niecīgs. Šādā gadījumā ir droši gaidīt nākamo uzaicinājumu pēc 5 gadiem. Ja kāds no AR CPV tipiem tiek atrasts, turpmākā taktika ir atkarīga no vīrusa tipa.
Neaizmirstiet paņemt līdzi savu uzaicinājuma vēstuli uz apskati! Vislabāk to ir veikt menstruālā cikla vidū (tas ir aptuveni 14. dienā, skaitot no pirmās mēnešreižu dienas), jo tad dzemdes kakliņā esošās gļotas ir visšķidrākās un neapgrūtina analīžu izmeklēšanu zem mikroskopa. Tomēr analīzes veikšanas laiks nav stingri noteikts. Konsultējieties ar savu ginekologu, vai šo analīzi var ņemt vizītē, kad esat ieradusies uz vizīti.
24 stundas pirms šo analīžu ņemšanas nerekomendē lietot lubrikantus vai spermicīdus (tie ir kontracepcijas preparāti – svecītes, lodītes, filmiņas, kurus ievada makstī pirms dzimumdzīves), jo šīs ķīmiskās vielas var apgrūtināt analīžu izmeklēšanu zem mikroskopa.
Lielākai daļai sieviešu rezultāti ir normāli, tomēr aptuveni 10% analīzes ir jāatkārto vai jāveic padziļināta izmeklēšana, ko sauc par kolposkopiju.
Katra analīžu ņemšana traumē dzemdes kakla šūnas, un ir pierādīts, ka jāpaiet vismaz 3 mēnešiem, lai tās atjaunotos. Pretējā gadījumā analīzes var būt neprecīzas.
Dzemdes kakla pirmsvēža izmaiņas izraisa CPV. Kā iespējamie riska faktori ir jāmin smēķēšana, agrīni uzsākta dzimumdzīve, vairāki dzimumpartneri dzīves laikā vai arī, ja Jūsu partnerim ir bijušas vairākas dzimumpartneres, nomākta imunitāte, piemēram, ja ir HIV infekcija, vai tiek lietoti speciāli imunitāti nomācoši medikamenti pēc orgānu transplantācijas.
Vienīgais iemesls, kāpēc tiek veiktas citoloģiskās uztriepes, ir izmeklēt dzemdes kakla gļotādas šūnas, lai noteiktu tajās priekšvēža izmaiņas. Šīs izmaiņas izraisa AR CPV. Ir pierādīts, ka, nokļūstot CPV dzemdes kakla gļotādas šūnās, ir jāpaiet vismaz 3 gadiem, lai rastos izmaiņas, tāpēc, ja citoloģiskā analīzē šūnas nav izmainītas, nākamo analīzi ņem pēc 3 gadiem.
CPV analīze ir precīzāka par šūnu analīzi. Kad CPV nokļūst dzemdes kakliņā paiet vidēji 3 - 5 gadi, kad sāk attīstīties pirmās izmaiņas. Savukārt vēža izmaiņas rodas ne ātrāk kā 10 - 15 gadus pēc inficēšanās ar CPV. Ja CPV vīrusi nav atrasti, tad tuvāko piecu gadu laikā nav riska attīstīties dzemdes kakla vēzim un var droši gaidīt nākamo uzaicinājumu.
Agrīna izmaiņu diagnostika un ārstēšana samazina dzemdes kakla vēža risku par 75%, taču neviens izmeklējums nav 100% precīzs. Reti, taču gadās, ka ar to var arī neatrast šūnu izmaiņas. Šķidruma citoloģijas jutība (var saukt arī par precizitāti) ir 70%. Tam var būt vairāki iemesli – izmainītās šūnas var izskatīties līdzīgas normālām, to skaits var būt arī neliels, kā arī speciālists, kas apskata šīs analīzes zem mikroskopa, tās var nepamanīt, un tā var atgadīties katram - neatkarīgi no pieredzes.
AR CPV noteikšana ir precīzāka par citoloģiju. Pētījumos tika atklāts, ka primāra AR CPV testēšana paaugstina diagnostisko jūtību līdz 95%. Tāpēc no 30 gadu vecuma kā pamattestu veic AR CPV noteikšanu.
Citoloģisko uztriepju rezultātu precizitāti var ietekmēt asins piejaukums, maksts infekcija, iekaisums, dzimumdzīve pēdējo 24 stundu laikā, izteikta gļotādu atrofija menopauzes vai krūts barošanas laikā, grūtniecība, dažādas manipulācijas un ķīmiski faktori: vagināla izmeklēšana, dezinfekcijas līdzekļi, lubrikanti, spermicīdu lietošana pēdējo 24 stundu laikā, kolposkopija ar etiķskābi pēdējo 24 stundu laikā, citoloģiskās analīzes pēdējo 3 mēnešu laikā, dzemdes kakla ķirurģiskas manipulācijas pēdējo 3 mēnešu laikā, kā arī staru terapija.
Eiropas vadlīnijās netiek rekomendēts skrīnings šajā vecumā. Tiek uzskatīts, ka sievietēm līdz 25 gadu šis izmeklējums radīs lielākus riskus veselībai nekā ieguvumus. Tas ir tāpēc, ka šajā vecumā sievietēm ir ļoti bieži sastopams CPV un ar to saistītas dzemdes kakla šūnu izmaiņas, kas ar lielāko varbūtību pāries pašas no sevis, tādejādi pastāv iespēja, ka sieviete saņems ārstēšanu, kas nav nepieciešama. Bez tam dzemdes kakla vēzis šajā vecumā ir ļoti reti sastopams.
Arī pēc 70 gadu vecuma dzemdes kakla vēzis ir reti sastopams, ar nosacījumu, ka sievietei šī analīze pirms tam tika regulāri ņemta un ir bijusi neizmainīta.
Ja Nacionālajam veselības dienestam ir informācija, ka gada laikā pirms uzaicinājuma vēstules nosūtīšanas ir veikts dzemdes kakla izmeklējums ārpus skrīninga, neatkarīgi no tā rezultāta - vēstule netiks izsūtīta. Tāpat Jūs to varētu nesaņemt, ja nedzīvojat deklarētajā dzīves vietā, vai arī, ja Jums ir veikta dzemdes izņemšanas operācija.
Iespējams, tehnisku iemeslu dēļ vēstule nav nokļuvusi līdz adresātam.
Ja vēstulei būtu jābūt nosūtītai, bet tā nav saņemta, tad var vērsieties:
Uzaicinājuma vēstuli iespējams saņemt arī elektroniski savā e-adresē (portālā latvija.gov.lv), šādi ir mazāka iespēja, ka vēstule tehnisku iemeslu dēļ adresātu nesasniegs.
Ja konkrētajā gadā sievietei nav paredzēta uzaicinājuma vēstules saņemšana, bet rodas sūdzības par izmaiņām veselības stāvoklī, bez nosūtījuma var vērsties pie jebkura ginekologa, kurš sniedz valsts apmaksātas konsultācijas
Parasti tas nav nepieciešams, ja vien pēdējais skrīninga izmeklējums ir veikts savlaicīgi un rezultāts ir bijusi neizmainīts. Taču, ja šis izmeklējums nav veikts laicīgi vai arī rezultāti nav bijuši normāli, ir jākonsultējas ar savu ginekologu par nepieciešamo rīcību.
Dzemdes kakla gļotādas ārstēšana, veicot elektroekscīziju (skatīt nodaļu par kolposkopiju) neietekmē sievietes auglību vai dzemdību veidu, taču var nedaudz palielināties priekšlaicīgu dzemdību risks.
Kolposkopija ir vienkārša dzemdes kakla, maksts un ārējo dzimumorgānu izmeklēšana palielinājumā, izmantojot mikroskopu uz statīva un gaismas avotu. Apskate ir līdzīga parastai ginekoloģiskai izmeklēšanai. Sīkāk par šo izmeklējumu lasiet informācijas sadaļā par kolposkopiju.